YuZDAGI OG‘RIQLAR
Uch shoxli nerv nevralgiyasi. Asosiy simptomi – bu bir necha soniyadan 2 daqiqagacha davom etuvchi sanchuvchi og‘riqlar. Uch shoxli nerv nevralgiyasi uchun uzoq davom etadigan og‘riq xurujlari xos emas. Og‘riq xurujlari har gal zararlangan shoxchalar sohasida paydo bo‘ladi va bu holat uch shoxli nerv nevralgiyasi uchun juda xosdir. Og‘riq xurujlari to‘satdan yuzaga keladi, ko‘pincha kunduz kuni ro‘y beradi va kuniga 2-3 marotaba takrorlanib turadi. Xurujlar yo‘q paytlari bemor o‘zini sog‘lom odamdek his qiladi. Og‘riq xurujlari yuzning bir tomonida paydo bo‘ladi. Yuzning ikki tomonida kuzatiladigan og‘riqlar uch shoxli nerv nevralgiyasi uchun xos emas. Agar uch shoxli nervning 1-shoxchasi zararlansa, og‘riq xurujlari peshona va ko‘z soqqasi sohasida kuzatiladi. Og‘riq xuruji paytida bemor ko‘zini chirt yumib oladi, ko‘zidan yosh chiqib ketadi, yuzining og‘riyotgan qismini kafti bilan yopib oladi va o‘sha joyga issiq sochiq yoki boshqa bir matoni qo‘yadi. Chunki issiq og‘riqni oz bo‘lsa-da kamaytiradi. Og‘riyotgan joyda muskullar titray boshlaydi, ba’zida bu titrashlar og‘riq xurujidan oldin paydo bo‘ladi va og‘riq o‘tib ketguncha saqlanib turadi. Bunday titrashlar og‘riqli tik deb ham ataladi.
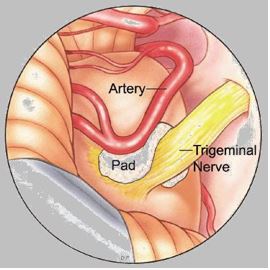
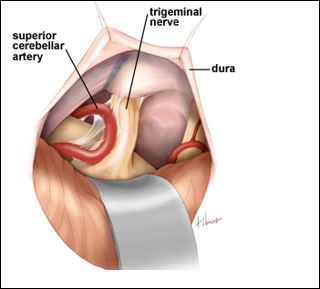
Har doim esda tuting. Aksariyat hollarda miyachaning yuqori arteriyasi (a.cerebelli superior ) deformatsiyaga uchrab uch shoxchli nerv ildizchasini bosib qo‘yishi – trigeminal nevralgiyaning asosiy sabablaridan biridir. Bu holat neyroxirurgik operatsiya yo‘li bilan bartaraf etiladi.
 |
|
|
56 a-rasm. Uch shoxli nerv ildizchasini miyachaning yuqori arteriyasi bosib qo‘ygan. |
56 b-rasm. Neyroxirurgik operatsiya yordamida nerv bilan arteriya orasiga maxsus “yostiqcha” qo‘yiladi. |
Atipik prozopalgiyalar (yuzdagi atipik og‘riqlar). Atipik prozopalgiyalar – yuzning bir yoki ikkala tomonida ham kuzatiladigan doimiy og‘riqlar va paresteziyalar. Kasallik, asosan, 30-60 yoshlarda uchraydi. Ayollarda bu kasallik ko‘p uchraydi. Atipik prozopalgiyalar stomatologik operatsiyalardan so‘ng paydo bo‘ladi. Bunday og‘riqlar, ko‘pincha, yuqori va pastki jag‘ tishlarini o‘zgartirgan va ularga protezlar qo‘ydirgan odamlarda ko‘p kuzatiladi. Atipik prozopalgiya klinikasi kranial nevralgiya yoki nevropatiyalar klinikasiga o‘xshasa-da, ob’ektiv nevrologik simptomlar (giperesteziya, gipesteziya) aniqlanmaydi. Yuzda trigger sohalar ham bo‘lmaydi. Stomatologik muolajalar o‘tkazilgan joylar chuqur tekshirilganda ham, ENMG tekshiruvlari o‘tkazilganda ham nervlarda organik buzilishlar aniqlanmaydi. Og‘riq va paresteziyalar nafaqat operatsiya o‘tkazilgan joyda, balki yuzning boshqa sohalarida ham kuzatiladi. Kasallik uchun qisqa muddatli og‘riq xurujlari xos emas, og‘riqlar goh zo‘rayib, goh kamayib turadi. Atipik prozopalgiya yuzning idiopatik og‘riqlari deb ham ataladi.
Atipik prozopalgiyaning yana bir klinik turi – bu atipik odontalgiya. Tish olingan joyda uzoq vaqt saqlanadigan og‘riqlarga atipik odontalgiya deb aytiladi. Atipik odontalgiyada ham ob’ektiv nevrologik simptomlar aniqlanmaydi. Bu sindrom tish oldirib tish qo‘ydirgan bemorlarda yoki uzoq vaqt davom etgan stomatologik muolajalarda ko‘p kuzatiladi. Tishlar olingan joyda kuydiruvchi va boshqa tishlarga irradiatsiya qiluvchi og‘riqlar bir oygacha, ba’zida undan ham ko‘p vaqt saqlanib qoladi. Aksariyat bemorlarda og‘riqlar ovqatlanayotgan paytda kamayadi, ruhiy-hissiy zo‘riqishlarda, sovuqda yoki yuziga biror narsa tegib ketsa kuchayadi. Atipik odontalgiya klinikasi dental pleksalgiya klinikasiga o‘xshab ketadi, biroq unga qaraganda engil kechadi.
Dental pleksalgiya – yuqori va pastki jag‘larning nerv chigallari ta’sirlantirilganda kuzatiladi. Dental pleksalgiyaning asosiy sababi – yuqori va pastki jag‘ tishlarida o‘tkazilgan stomatologik muolajalardir. Og‘riqlar vegetativ simptomlar bilan birgalikda namoyon bo‘ladi, chunki bu erdagi nerv chigallari vegetativ gangliyalar bilan chambarchas bog‘langan. Dental pleksalgiyada yuz sohasida og‘riqlar va dizesteziyalar paydo bo‘lsa-da, ob’ektiv nevrologik simptomlar (gipesteziya, giperesteziya) kuzatilmaydi. Dental pleksalgiyalar, odatda, oylab davom etadi, ba’zida bir yildan oshadi. Uzoq davom etuvchi og‘riqlar reaktiv nevrotik buzilishlarga olib keladi. Bemorni tinchlantirish va bu belgilarning vaqtinchalik ekanligiga ularni ishontirish o‘ta muhim. Agarda vrach buni uddalay olsa, kasallik 1-2 oy ichida o‘tib ketadi.
Xorton sindromi (Chakka arteriiti). Chakka arteriyasi – tashqi uyqu arteriyasi (a.carotis externa) tarmoqlaridan biridir. Chakka arteriiti autoimmun kasallik bo‘lib, asosan, 50 yoshdan oshganlarda uchraydi. Chakka arteriiti klinikasi uch shoxli nerv nevralgiyasiga o‘xshab ketsa-da, uning farq qiluvchi klinik va paraklinik belgilari ko‘pdir. Chakka arteriitining asosiy belgisi ham chakka–peshona sohasida uchraydigan kuchli og‘riqlar. Biroq bu og‘riqlar ko‘p hollarda ikkala tomonda uchraydi. Surunkali kechuvchi og‘riqlar ba’zida kuchayib, chidab bo‘lmaydigan darajaga etadi. Og‘riqlar ko‘pincha ovqat chaynaganda zo‘rayadi.
Ob’ektiv tekshiruvlar chakka arteriyasining qalinlashgani va qotishganini ko‘rsatadi. Arteriya juda qotishgan hollarda uning urishi ham sezilmaydi. Lokal tipdagi og‘riqlar boshning boshqa sohalariga ham tarqaydi. Shuningdek, tana harorati subfebril darajagacha oshadi, ko‘p terlash va umumiy holsizlik kuzatiladi. Bemor tez charchaydigan bo‘lib qoladi. Chakka arteriiti umumiy autoimmun kasallik bo‘lganligi bois, tananing boshqa arteriyalarida ham zararlanishlar aniqlanadi. Aksariyat hollarda ichki uyqu arteriyasi, aorta va koronar arteriyalar zararlanishi ham kuzatiladi. Retinal arteriyaning zararlanishi ko‘rishning susayishi bilan namoyon bo‘ladi. Shuningdek, ko‘ruv nervi va ko‘zni harakatlantiruvchi nervlar zararlanishi ham uchraydi. Qonda yallig‘lanish reaktsiyalari, ya’ni leykotsitoz, EChT va S-reaktiv oqsil miqdorining oshishi kuzatiladi. Chakka arteriiti tashxisini qo‘yishda dupleksli skanirlash va karotid angiografiya usuli keng qo‘llaniladi. Tashxisga oydinlik kiritish uchun chakka arteriyasi biopsiyasi ham qilinadi.
Xant sindromi (tizzasimon tugun nevralgiyasi). Fallopiy kanali ichida yuz nervi yonidan o‘tayotgan XIII nerv tolalari (sezgi va vegetativ) o‘z yo‘nalishini o‘zgartirib, tizzasimon tugunni (ganglion geniculi) hosil qiladi. Tizzasimon tugun nevralgiyasi turli virusli infektsiyalardan so‘ng rivojlanadi. Sanchuvchi va kuydiruvchi og‘riqlar quloq suprasining oldingi qismi, tashqi eshituv yo‘li, qattiq tanglay, yuqori jag‘ va so‘rg‘ichsimon o‘simta sohasida kuzatiladi. Kuchli sanchuvchi og‘riqlar tilning oldingi uchdan ikki qismida ta’m bilishning buzilishi va gipersalivatsiya bilan namoyon bo‘ladi. Agarda tizzasimon tugun nevralgiyasini Herpes zoster virusi chaqirsa, kuydiruvchi og‘riqlar kuzatilgan joylarga gerpetik toshmalar toshadi. Buni Xant sindromi deb atashadi. Ba’zida yuz nervining engil falajligi kuzatiladi. Virus shu atrofda joylashgan bir nechta gangliyalarni zararlasa, kuydirguvchi og‘riqlar va gerpetik toshmalar yuz, peshona, chakka, ensa va bo‘yin sohalariga tarqaydi, og‘izdan so‘lak oqishi kuchayadi, nistagm va bosh aylanishi paydo bo‘ladi. Gerpetik nevralgiyaning bu turi og‘ir kechadi va uzoq davom etadi.
Og‘riqli oftalmoplegiya sindromi (Tolos-Xant sindromi). Bu sindrom kavernoz sinusning tashqi devori va ko‘z kosasi ustki qismining granulematoz yallig‘lanishlarida rivojlanadi. Patologik jarayon ushbu sohadan o‘tuvchi bir qancha kranial nervlar, ya’ni ko‘zni harakatlantiruvchi nervlar, uch shoxli nervning birinchi tarmog‘i va ba’zida ko‘ruv nervini qamrab oladi. Deyarli har doim ichki uyqu arteriyasining simpatik chigallari zararlanadi. Kasallik ko‘z kosasida “o‘yib oluvchi”, kuydiruvchi va achishtiruvchi og‘riqlar, oftalmoplegiya, ekzoftalm, ambliopiya, Gorner sindromi, ko‘z tubining dimlanishi bilan namoyon bo‘ladi. Ushbu belgilar bir necha kun yoki hafta mobaynida kuzatilib turadi va so‘ngra remissiya davri boshlanadi. Biroq ba’zi nevrologik simptomlar saqlanib qoladi. Bir necha oylar yoki yillar davom etgan remissiyadan so‘ng kasallik yana qo‘zg‘ashi mumkin. MRT, karotid angiografiya va orbital venografiyalarda kavernoz sinus, ko‘z kosasi to‘qimalari va ichki uyqu arteriyasining kavernoz qismida granulematoz yallig‘lanish jarayonlari aniqlanadi. Kasallik patogenezi yaxshi o‘rganilmagan. Kortikosteroidlar bilan davolash yaxshi samara beradi. Shu bois og‘riqli oftalmoplegiya sindromini autoimmun kasalliklarning klinik bir ko‘rinishi deb qarashadi. Ushbu sindromga o‘xshash holat kavernoz sinus o‘smalari, ichki uyqu arteriyasi kavernoz qismi anevrizmasi va bazal paximeningitlarda ham kuzatiladi.
Sfenoidal yoriq sindromi (Jakob-Negri sindromi). Kalla suyagi bo‘shlig‘idan yuqori ko‘z yorig‘i (sfenoidal yoriq) orqali ko‘z kosasiga kiruvchi III, IV va VI nervlar hamda r. ophtalmicus ning birgalikda zararlanishiga sfenoidal yoriq sindromi deb aytiladi. Kasallik belgilari bir tomonda kuzatiladi. Jakob-Negri sindromi burun-halqum sohasidan o‘rta kranial chuqurchaga o‘sib kirgan o‘sma yoki birato‘la sfenoidal yoriq sohasida o‘sgan o‘smada, ichki uyqu arteriyasining kavernoz qismi anevrizmasida paydo bo‘ladi. Ushbu sindromning asosiy belgilari – zo‘rayib boruvchi oftalmoplegiya, ekzoftalm va peshona sohasida kuzatiluvchi trigeminal og‘riqlar.
Jeferson sindromi. Bu sindrom ichki uyqu arteriyasining kavernoz qismi anevrizmasida rivojlanadi. Uning asosiy belgilari – fronto-orbital sohada kuchli og‘riq xurujlari, boshning bir tomonida kuchli shovqin, oftalmoplegiya va ekzoftalm.
Garsen sindromi. Bir necha kranial nervlarning bir tomonlama zararlanishiga Garsen sindromi deb aytiladi. Kranial nervlar faqat bir tomonda zararlangani uchun Garsen sindromi gemikranial polinevropatiya nomini ham olgan. Ikkinchi tomondagi kranial nervlar zararlanmaydi. Garsen sindromi deyarli doimo kalla suyagining asosidan o‘sgan o‘smalarda rivojlanadi. Bular xondroma yoki xondrosarkomalar bo‘lib, ular burun-halqum sohasi, ponasimon suyak yoki chakka suyagi piramidasidan o‘sadi. Garsen sindromida, albatta, ushbu suyaklar destruktsiyasi ham kuzatiladi.
Yuzning psixogen og‘riqlari. O‘tkir yoki doimiy ruhiy zo‘riqishlardan so‘ng yuzda paydo bo‘ladigan og‘riqlarga psixogen og‘riqlar deb aytiladi. Bunday og‘riqlar, asosan, depressiya, nevrasteniya va isteriyalarda kuzatiladi. Haqiqiy nevralgiyadan farqli o‘laroq, psixogen og‘riqlar yuzning ikkala tomonida ham uchraydi, nerv yo‘llari bo‘ylab irradiatsiya qilmaydi, trigger sohalar bo‘lmaydi (yuzning qaysi sohasi bosilsa ham og‘riyveradi). Bemor bir tomondan og‘riqni chidab bo‘lmas darajada kuchli deb ifodalaydi, ikkinchi tomondan qachondan buyon vrachga uchrashishga vaqt topa olmayotganini aytadi. Og‘riqlar nafaqat yuzda, balki boshning boshqa sohalarida ham kuzatiladi. Nevralgiya bilan kasallangan bemor vrach bilan suhbatda iloji boricha kam gapirishga harakat qilsa, psixogen og‘riqlarda bemor so‘zamol bo‘ladi, og‘riq tafsilotlarini batafsil bayon qilishga harakat qiladi. Ko‘p so‘zlash – nevroz va isteriya uchun xos alomatlardan biri.
Melkersson-Rozental sindromi. Etiologiyasi noaniq bo‘lmish ushbu sindrom kam uchraydi va yuz nervining ketma-ket keluvchi ikki tomonlama zararlanishi bilan kechadi. Avval bir tomondagi, so‘ngra ikkinchi tomondagi yuz nervi zararlanadi. Kasallik mimik muskullar falajligi, yuzda angionevrotik shish, granulematoz xeylit va til yuzasining yorilishi bilan kechadi. Kasallik qaytalanuvchi xususiyatga ega. Yuzdagi og‘riqlar sust bo‘ladi.
Yuzdagi og‘riqlarni bartaraf etish
Yuzdagi og‘riqlar, ayniqsa nevralgiyalarni bartaraf etishda karbamazepin (finlepsin, tegretol) asosiy dori sifatida qo‘llab kelinmoqda. Hatto karbamazepinning tavsiya etilishi nevralgiyani boshqa turdagi og‘riqlar bilan qiyoslash uchun ham yordam beradi. Chunki karbamazepin boshqa turdagi og‘riqlarga qaraganda nevralgiyalarni bartaraf etishda juda samaralidir.
2.28-jadval
Nevralgiyada karbamazepinni tavsiya etish tartibi:
|
Davolash kunlari |
Dozasi |
Necha mahal berilishi |
|
1-2 |
100 |
3 |
|
3-4 |
200 |
2 |
|
5-6 |
200 |
3 |
|
7-kundan boshlab |
200 |
4 |
Karbamazepin qabul qilingan kuniyoq og‘riq kamaymaydi, balki 1-2 kundan so‘ng kamaya boradi. Dorining dozasi ma’lum bir miqdorga etkazilganda og‘riqlar to‘xtaydi yoki keskin pasayadi. Shunga qarab uning kundalik dozasi aniqlab olinadi va 4-6 hafta mobaynida ushlab turiladi. Ko‘zlangan natijaga erishilgach dorining dozasi asta-sekin kamaytirib boriladi. Aksariyat hollarda karbamazepinni uzoq vaqt, ya’ni 6-12 oy mobaynida ichishga to‘g‘ri keladi.
Karbamazepin bosh aylanishi, ko‘ngil aynishi, ataksiya, bosh og‘rig‘i, uyquchanlik va terida allergik toshmalar kabi nojo‘ya ta’sirlarga ega. Dorining dozasi asta-sekin oshirib borilganda, uning nojo‘ya ta’sirlari kam kuzatiladi.
Karbamazepindan tashqari quyidagi dorilar tavsiya etiladi:
- Gabapentin 300-900 mg, okskarbamazepin 400-600 mg;
- Klonazepam 1-2 mg, fenitoin 100-300 mg;
- Voltaren 50-150 mg, ksefokam 8-16 mg, tramal 50-200 mg;
- Amitriptilin 25-75 mg yoki fluoksetin 20-40 mg;
- Nozepam 10-20 mg yoki sanopaks 25-75 mg.
Gerpetik nevralgiyalarda zudlik bilan antivirus dorilar tavsiya etiladi. Zoviraks 250 yoki 500 mg dozada 0,9 % li 200 ml natriy xlor yoki glyukozaning 5 % li eritmasiga qo‘shib venadan tomchilatib yuboriladi. Zoviraks ushbu dozada kuniga 2-3 mahal venadan tomchilatib 5-7 kun mobaynida yuboriladi. Og‘riq xuruji kuchayib ketsa, uni bartaraf etish uchun 20 % li 5 ml natriy oksibutirat 0,9 % li natriy xlor yoki 5 % li glyukoza eritmasiga qo‘shib venadan tomchilatib yuborishga to‘g‘ri keladi.
Boshqa turdagi prozopalgiyalarda, masalan psixogen etiologiyali og‘riqlarda antidepressantlar va trankvilizatorlardan foydalaniladi. Antidepressantlardan amitriptilin 25 mg kuniga 2-3 mahal yoki fluoksetin (portal, prozak) 20 mg kuniga 2-3 mahal, trankvilizatorlardan fenazepam 0,5 mg yoki nozepam (tazepam, oksazepam) 10 mg kuniga 1-2 mahal buyuriladi. Bemorlarni davolashda reflektor terapiya usullari (igna bilan davolash, gidrokortizon fonoforezi) ham keng qo‘llaniladi.
Ва биринчи бўлиб билинг!